临床医疗特色

基本情况
老年女性,58岁,2021年于外院诊断为宫颈癌,行广泛子宫切除+双侧附件切除+盆腔淋巴结清扫+腹主动脉旁淋巴结清扫术,术后病理提示为宫颈内生性低分化腺鳞癌,及盆部的放疗28次,术后化疗4次,但因化疗反应及疗效的综合问题停止。2022年6月复查发现宫颈癌局部复发伴髂血管淋巴结转移,于外院继续行化疗,维持治疗中。2023年12月复查发现L3椎体转移,患者开始出现腰痛及右侧下肢疼痛不适。 至某知名三甲医院就诊,被告知因病情复杂、累及范围广泛,预后不佳,没有手术机会,不推荐进行进一步治疗。后患者2024年10月至我院门诊就诊,收住院。
查体:患者弯腰强迫体位,无法直立及弯腰,L3棘突或棘旁压痛、叩击痛阳性,腰椎前屈、右侧弯、后伸,右大腿前内侧感觉异常,股四头肌肌力下降,膝反射减弱,Psoas sign阳性,屈髋疼痛或困难。
入院检查:
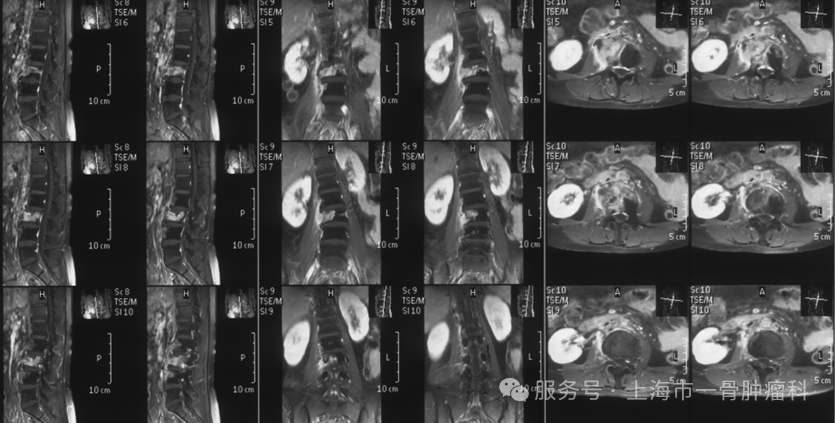
图1:术前腰椎MRI提示L3椎体异常信号,右侧椎体侧方腰大肌受累,累积多节段,脊髓未见明显受压
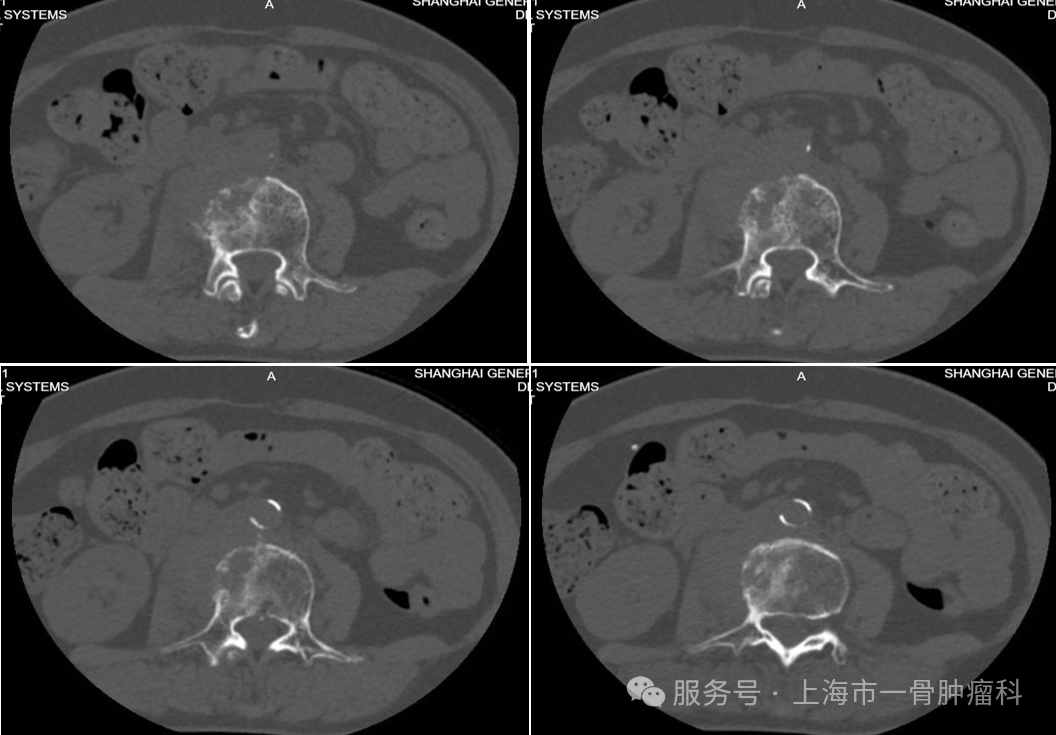
图2:术前腰椎CT:L3椎体混合型骨质破坏伴椎旁受累
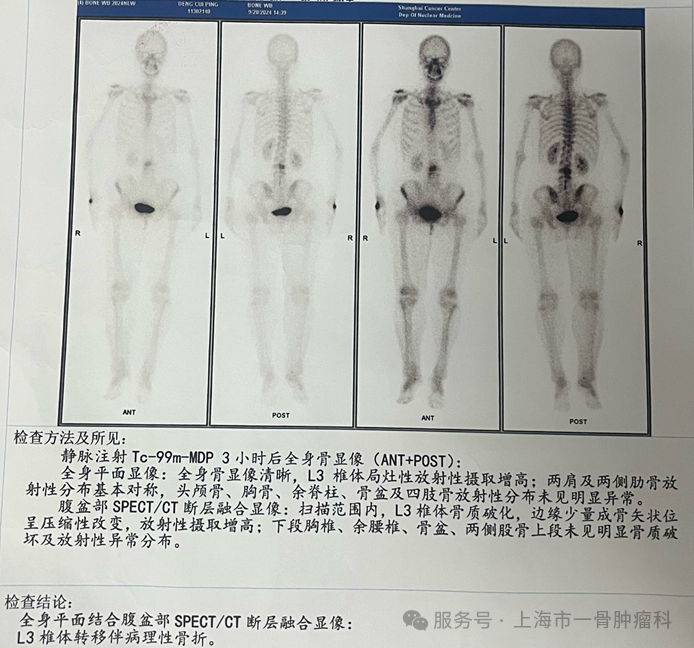
图3: 骨扫描结果显示L3椎体转移伴病理性骨折
MDT诊疗方案
患者入院后院后,我们组织脊柱肿瘤多学科团队(MDT)进行全面评估。采用:
VAS疼痛评分:7分(0-10分),需要使用奥施康定才能睡眠。
SINS评分评估脊柱稳定性评分7分,介于稳定与不稳定之间;
改良Tokuhashi评分预测为5分,其生存期不超过6个月;
肿瘤科:低分化腺鳞癌化疗疗效一般,但是对于既往未耐药患者,化疗仍为基础治疗手段。患者术后已经使用过紫杉醇 + 卡铂的基础方案,如果要继续用药可加用贝伐珠单抗(Bevacizumab)提高疗效。
二线方案中,也可以尝试吉西他滨、拓扑替康、长春瑞滨等。患者既往未进行免疫治疗靶点检测,对于PD-L1阳性患者(CPS ≥1)或MSI-H/TMB高者,使用 PD-1/PD-L1 抑制剂(如帕博利珠单抗、替雷利珠单抗) 可能有效。
放疗科:患者目前为L3椎体转移,伴椎体侧前方腰大肌软组织侵犯,宫颈癌总体对SBRT放疗疗效欠佳,目前患者疼痛严重,且伴有股神经症状,单纯放疗效果常不佳,患者易出现顽固性疼痛,可在外科或者相关科室介入后协助治疗。
骨肿瘤科:结合患者整体情况,我们制定了以肿瘤控制 、稳定结构、减轻疼痛为目标的综合治疗策略,尽量通过微创手段减轻患者疼痛,改善生活质量。
手术方案
一、术中局部治疗与结构重建
为缓解疼痛并提升脊柱稳定性,患者在全身麻醉下接受了导航引导下的L3双侧椎体OsteoCoolTM射频消融术,同步行骨水泥椎体成形术。术后患者疼痛评分显著下降,下地活动局部症状有改善,初步达到了快速止痛与力学支持的目的。
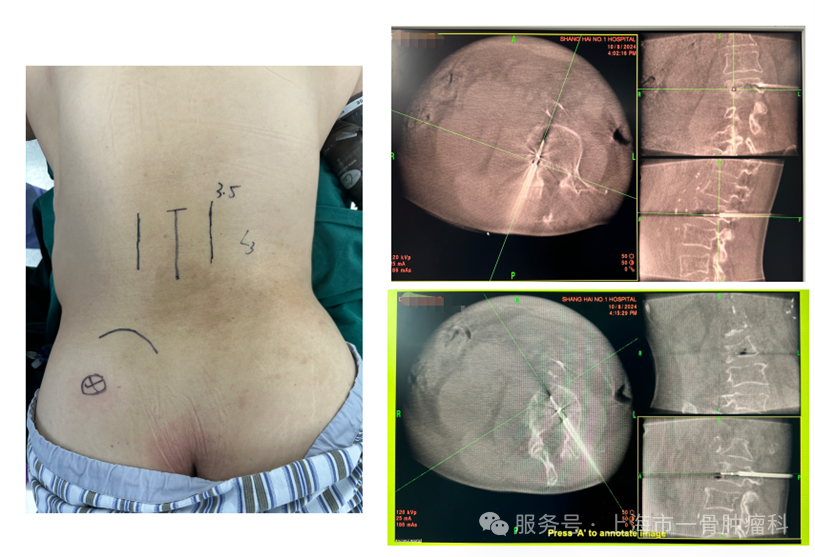
图4: L3椎体双侧OC射频消融+骨水泥成型
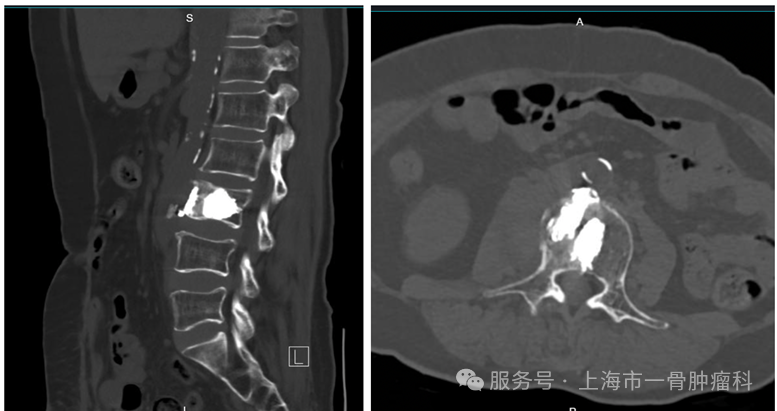
图5: L3椎体微创消融术后
二、放疗与介入的权衡:为何未选择SBRT?
立体定向放疗(SBRT)。SBRT作为近年来发展迅速的高精度放疗技术,具备以下优点:
✅ SBRT优势:
1.高剂量精准照射病灶组织,显著提高局部控制率;
2.单次或少次治疗完成,周期短;
3.对许多传统放疗耐药肿瘤(如肾癌、黑色素瘤)也有较好效果;
4.配合骨水泥手术后能进一步巩固疗效。
❌ SBRT缺点与局限:
1.对邻近神经结构(如马尾、神经根)有放射损伤风险;
2.治疗后可能出现难以控制的放射性神经痛或迟发性放射脊髓病;
3.不适合肿瘤血供丰富、椎旁软组织成分较多的病灶。
三、选择DSA动脉介入化疗:机制与优势
我们为患者选择了DSA下肿瘤灌注化疗作为术后主要控制手段。该技术通过影像引导,将化疗药物直接经椎体供血动脉送达病灶区域,兼顾疗效与毒性控制。治疗方案为:术后1个月开始行灌注,每月1次。
✅ DSA介入的优势:
1.直接作用于肿瘤供血系统,提高药物局部浓度;
2.对放疗耐药或不适合放疗的病灶效果明显;
3.可联合多种化疗药物与靶向制剂,个体化调整方案;
4.对椎体内与椎旁软组织肿块均可达到良好控制;
5.几乎不引起神经放射副作用,更安全。
治疗后评估
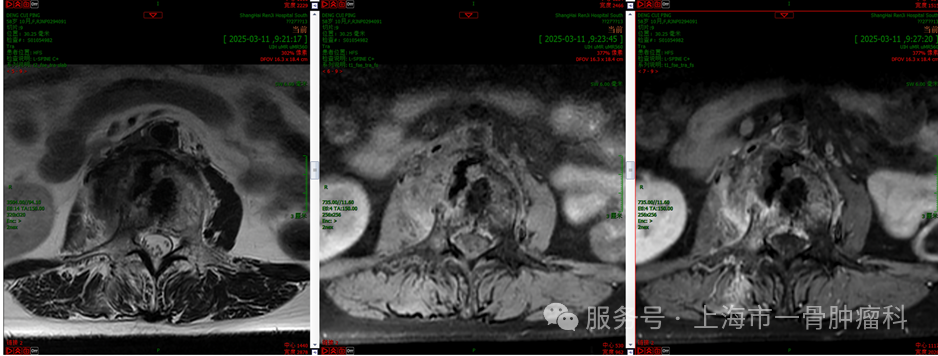
图6: 2025年3月,介入治疗前
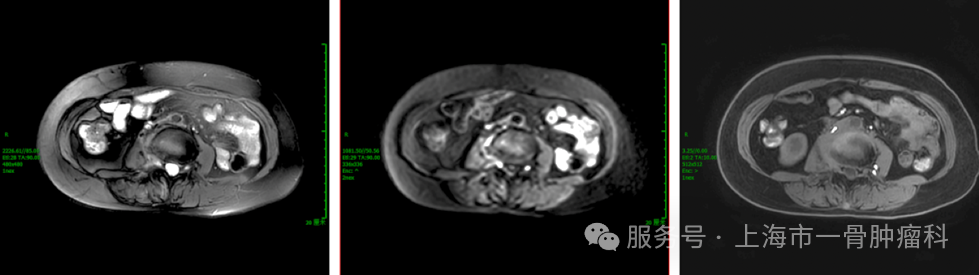
图7: 2025年5月,介入治疗三次后
经过4个周期的DSA灌注治疗,联合术前骨水泥稳定术,患者的病灶获得良好控制,MRI复查显示椎体及椎旁肿瘤均明显缩小,神经结构压力减轻。临床上,患者疼痛评分下降70%以上,日常功能恢复,生活质量显著改善。
总结分析
本病例充分体现了在复杂脊柱转移瘤治疗中,传统的“手术+放疗”路径并非唯一思路。通过个体化评估、多手段联合、动态调整策略,尤其是引入微创手术与DSA介入技术,我们能够为一度被“判为无治”的患者带来切实疗效。在既往的案例中,一个肿瘤转移的患者,往往首选是推荐到放疗科就诊、其次是骨肿瘤或者介入科,治疗模式往往是一个科室或者一个团队治疗,直到出现无法控制的情况后才会进行其他学科或者团队转诊,而现如今随着SBRT与介入治疗的不断发展,其在复杂脊柱肿瘤中的应用前景广阔,多学科协作(MDT)模式应该打破不同科室之间的壁垒,个体化治疗思维将成为未来管理脊柱转移瘤的重要方向,最终让患者在这些治疗中获益。


上海市徐汇区宜山东路7951号
13712345678
zhangss@yjs.edu
